تب خونریزی دهنده کریمه کنگو (CCHF): بیماری مرگبار ولی قابل پیشگیری
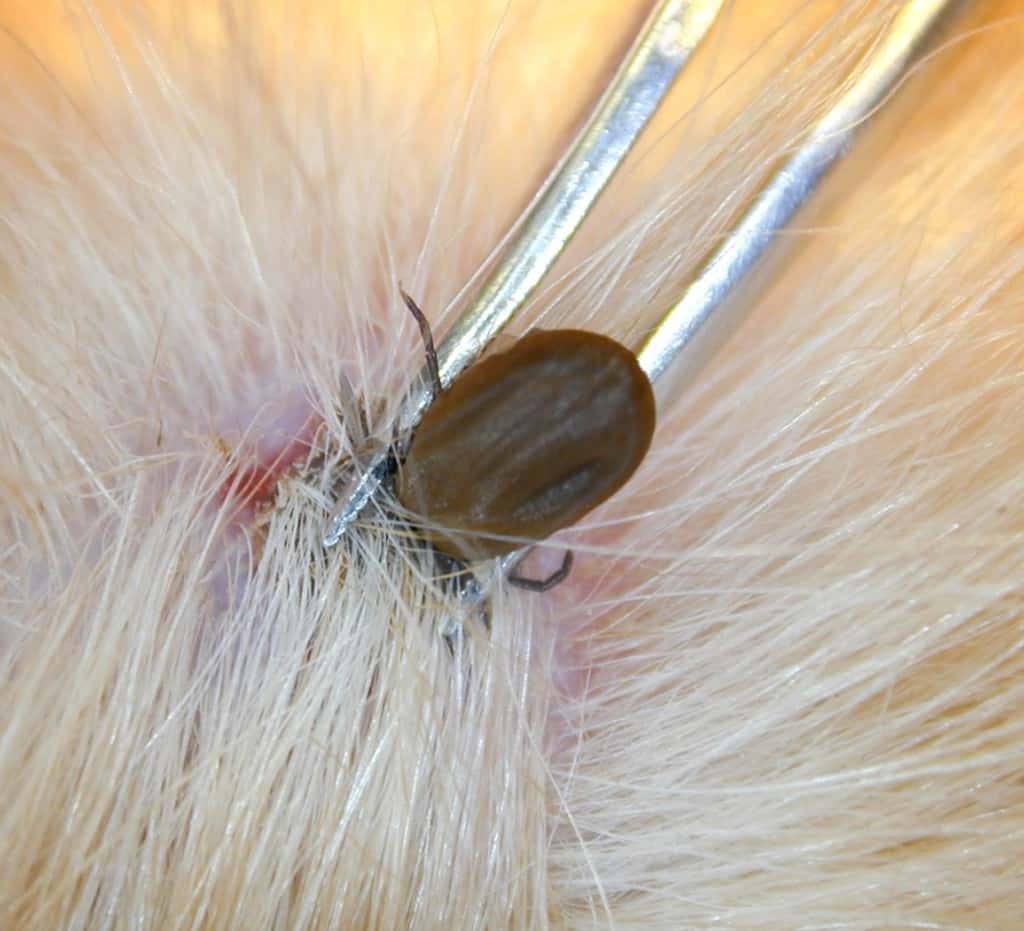
تب خونریزی دهنده کریمه کنگو (CCHF) بیماری است که به دنبال آلودگی انسان با ویروس (Nairovirus) در خانواده Bunyaviridae که از راه کنه منتقل می شود، ایجاد می شود. این بیماری برای اولین بار در کریمه در سال ۱۹۴۴ تشخیص داده شد و با توجه به آن نام تب خونریزی دهنده کریمه را گرفت . پس از آن در سال ۱۹۶۹ به علت تشخیص این بیماری خونریزی دهنده در کنگو ، باعث شد که نام کنگو به این بیماری اضافه شود. تب خونریزی دهنده کریمه کنگو در شرق اروپا به ویژه در اتحاد جماهیر شوروی سابق در شمال غربی چین، آسیای مرکزی، جنوب اروپا، آفریقا، شرق میانه، و شبه قاره هند، و در سراسر مدیترانه، یافت شده است.
راههای انتقال بیماری تب خونریزی دهنده کریمه کنگو
حشرات سخت پوست مانند ساس، به ویژه آنهایی که از جنس، Hyalomma هستند، یک مخزن و یک انتقال دهنده برای ویروس CCHF هستند. حیوانات متعددی وحشی و اهلی مانند گاو، بز، گوسفند و خرگوشهای صحرایی، به عنوان میزبان جانبی و فرعی برای ویروس خدمت میکنند. انتقال به انسان از طریق تماس با کنه آلوده و یا خون حیوانات رخ میدهد. CCHF میتوان از یک انسان آلوده به انسانی دیگر از طریق تماس با خون یا ترشحات آلوده بدن منتقل شود. انتشار CCHF در بیمارستانها نیز به خاطر سترون سازی (استریلیزاسیون) نادرست تجهیزات پزشکی، استفاده مجدد از سوزن تزریق و آلودگی تجهیزات پزشکی رخ داده است.
علائم و نشانههای ابتلای به تب کریمه کنگو
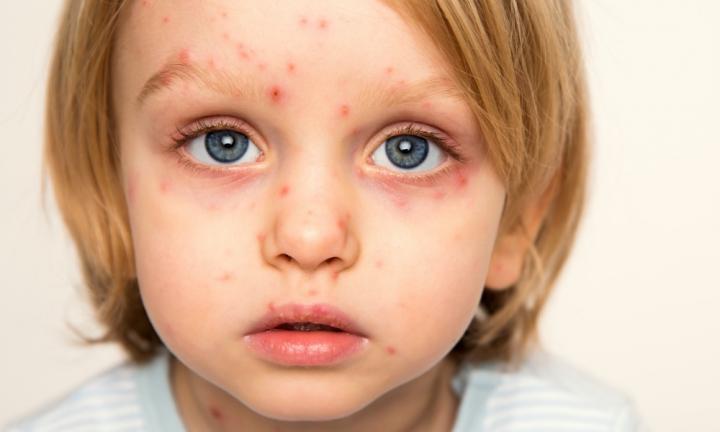
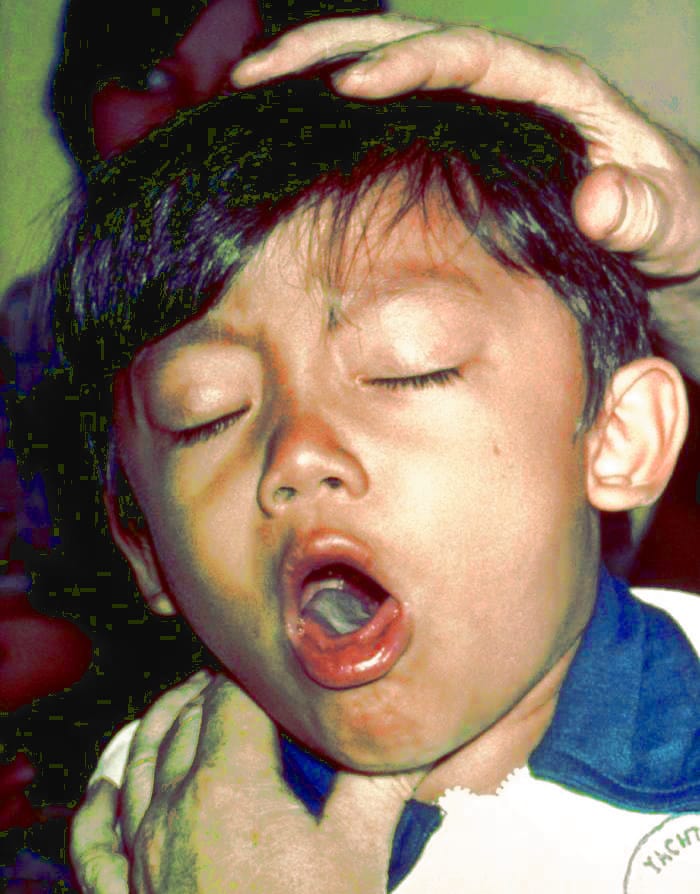
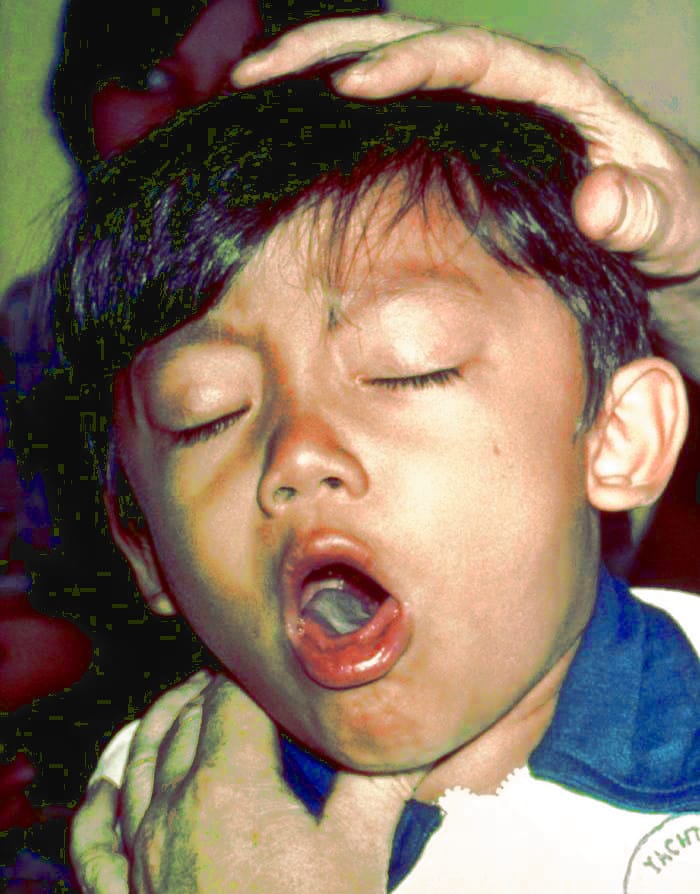
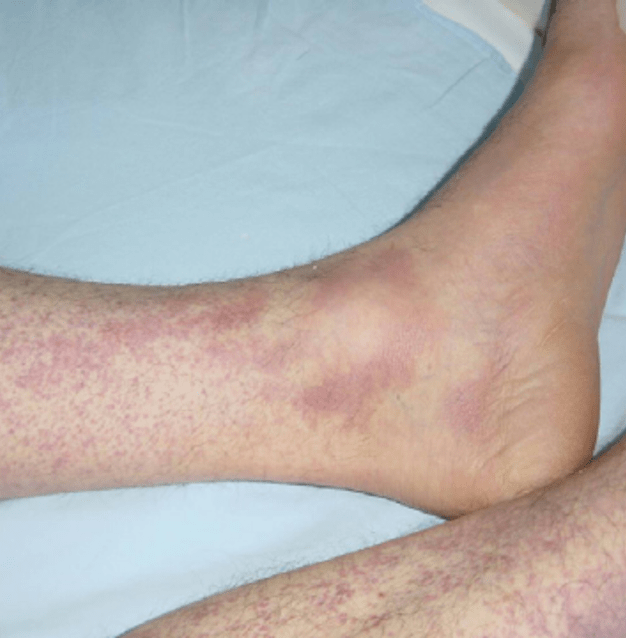
شروع بیماری CCHF ناگهانی و همراه با نشانههای اولیه و علائمی از جمله سردرد، تب بالا، درد پشت، درد مفاصل، درد معده، و استفراغ. چشمهای قرمز، چهره برافروخته، گلو قرمز، و پتشی (لکههای قرمز) در کام رایج است. این علائم همچنین ممکن است شامل زردی، و در موارد شدید، تغییرات در خلق و خوی و ادراک حسی باشد.
همان طور که بیماری پیشرفت کرد، بخشهای زیادی از کبودی شدید، خون دماغ شدید و خونریزی کنترل نشده در محل های تزریق دیده میشود، که از روز چهارم بیماری تب خونریزیدهنده کریمه کنگو شروع شده و به مدت حدود دو هفته طول میکشد. در طغیان بیماری تب خونریزیدهنده کریمه کنگو، میزان مرگ و میر در بیماران بستری از ۹٪ تا ۵۰٪ متغیر بوده است. اثرات دراز مدت عفونت CCHF به خوبی در بازماندگان برای تعیین اینکه آیا میتواند باعث عوارض خاصی شود، به اندازه کافی مورد مطالعه قرار نگرفته است. با این حال، روند بهبود بیماری آهسته است.
ریسک مواجهه با عامل خطر
دامداران حیوانات، کارگران پرورش دام و کارگران کشتارگاه در مناطق آندمیک (بومی) در معرض خطر ابتلای به بیماری CCHF هستند. کارکنان بهداشتی درمانی در مناطق بومی نیز در معرض خطر عفونت از طریق تماس محافظت نشده با خون و ترشحات آلوده بدن هستند. افراد و مسافران بین المللی نیز از طریق تماس با دام در مناطق آندمیک نیز ممکن است در معرض خطر ابتلای به بیماری تب خونریزیدهنده کریمه کنگو باشند.
تشخیص تب کریمه کنگو
تستهای آزمایشگاهی مورد استفاده برای تشخیص بیماری تب خونریزیدهنده کریمه کنگو شامل تست ELISA، واکنش زنجیرهای پلیمراز زمان واقعی (RT-PCR)، جداسازی ویروس، و تشخیص آنتی بادی به روش (ELISA (IgG and IgM است. تشخیص آزمایشگاهی با سابقه بالینی سازگار با CCHF میتواند در طول فاز حاد بیماری با استفاده از ترکیبی از تشخیص آنتی ژنهای ویروسی (ELISA)، توالی RNA ویروسی (RT-PCR) در خون یک بیمار و یا در بافت یک مورد منجر به مرگ و جداسازی ویروس جمع آوری شده باشد.
رنگ آمیزی ایمونوهیستوشیمی همچنین میتواند شواهد وجود آنتی ژن ویروسی را در بافت فرمالین ثابت نشان دهد. بعدها در دوره بیماری، در افراد بازمانده، آنتی بادی را میتوان در خون یافت. اما دیگر آنتی ژن، RNA ویروسی و ویروس، حاضر و قابل تشخیص نیستند.
درمان بیماری تب خونریزیدهنده کریمه کنگو
درمان CCHF اولیه و حمایتی است. مراقبت باید شامل توجه دقیق به تعادل مایعات و تصحیح اختلالات الکترولیتی، اکسیژن و پشتیبانی همودینامیک، و درمان مناسب عفونتهای ثانویه باشد. این ویروس در شرایط آزمایشگاهی به ریباویرین داروی ضد ویروسی حساس است. شده است در درمان برخی بیماران مبتلا به CCHF برخی اثرات مفید این دارو گزارش شده است.
بهبود
اثرات دراز مدت عفونت CCHF به خوبی در بازماندگان برای تعیین اینکه آیا میتواند باعث عوارض خاصی شود، به اندازه کافی مورد مطالعه قرار نگرفته است. با این حال، روند بهبود بیماری آهسته است.
پیش گیری از تب کریمه کنگو
کارگران کشاورزی و دیگران کارگران مشاغل مرتبط با حیوانات باید از مواد دافع حشرات بر روی پوست و لباسهای در معرض مواجهه خود، استفاده کنند. حشره کش های حاوی DEET (N، N-دی اتیل-M-toluamide) هستند که بیشترین تأثیر را در دفع کنه دارد. پوشیدن دستکش و دیگر لباسهای حفاظتی توصیه میشود.
افراد همچنین باید از تماس با خون و مایعات بدن دام و یا انسانهایی که علائم عفونت را نشان میدهد، اجتناب کنند. این مهم است که کارکنان بهداشتی درمانی از روشهای کنترل عفونت مناسب برای جلوگیری از مواجهه شغلی با عامل بیماری، استفاده کنند.
واکسن غیر فعال، مشتق شده از مغز موش برای ایجاد ایمنی در مقابل بیماری تب خونریزیدهنده کریمه کنگو توسعه داده شده است و در یک مقیاس کوچک در شرق اروپا استفاده میشود. با این حال، هیچ واکسنی در حال حاضر بی خطر و موثری در دسترس انسان برای استفاده وجود ندارد. به منظور توسعه این واکسن بالقوه و همچنین تعیین اثر بخشی گزینههای مختلف درمان از جمله ریباویرین و سایر داروهای ضد ویروسی، تحقیقات بیشتری مورد نیاز است.
منبع: CDC
این مقاله توسط داروباکس به صورت اختصاصی، ترجمه شده است. در صورتی که این مطلب، برای شما مفید بود، لطفا نظرات، انتقادات و موضوعات مورد علاقه پیشنهادی خود را با ما به اشتراک بگذارید.