آبله: نگاهی جامع به سابقه تاریخی، نحوه انتقال و پیشگیری از این بیماری

آبله از جمله بیماری واگیردار است که از نظر تاریخی سابقه ای هولناک دارد. هزاران سال پیش، ویروس (ویروس آبله) ظهور کرد و باعث ایجاد گسترده بیماری و مرگومیر در جمعیتهای انسانی و همچنین باعث طغیانهای مختلف و جهان گیری این بیماری در زمانهای مختلفی شد. به لطف موفقیت برنامه واکسیناسیون در سرتاسر دنیا، آخرین مورد بیماری در ایالاتمتحده در سال ۱۹۴۹ رخ داد. در سال ۱۹۸۰، مجمع بهداشت جهانی اعلام کرد که عامل بیماری آبله انسانی ریشهکن شده (حذفشده) است و از آن زمان هیچگونه بروز طبیعی از این عامل در جوامع انسانی رخ نداده است. تحقیقات در مورد باکتری مولد آبله در ایالاتمتحده ادامه دارد و بر توسعه واکسن، داروها و آزمایشهای تشخیصی برای محافظت از مردم در برابر ویروسها در صورت استفاده از آن بهعنوان یک عامل بیوتروریسم، تمرکز دارد. در این مقاله به معرفی و بررسی جنبه های مختلف این بیماری می پردازیم.
بیماری آبله چیست؟
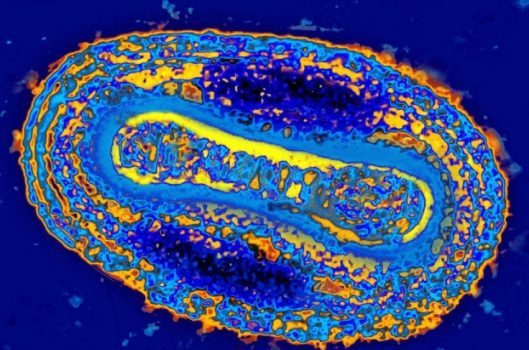
قبل از ریشهکنی بیماری آبله ، این بیماری یک بیماری حاد عفونی ناشی از ویروس واریولا بود. این بیماری مسری بود، یعنی از یک نفر به دیگری گسترش مییافت. افراد مبتلابه این بیماری تبدار، تب و تشنج داشتند. اکثر افراد مبتلابه این بیماری بهبود مییابند، اما حدود ۳ نفر از هر ۱۰ نفر مبتلابه این بیماری میمیرند. بسیاری از بازماندگان این بیماری، زخم های دائمی در قسمتهای وسیعی از بدنشان، بهویژه در چهرهشان خواهند داشته حتی بعضی از آنها ممکن است کور شوند. به لطف موفقیت واکسیناسیون، آبله انسانی ریشه کن شد و از سال ۱۹۷۷ هیچ گونه مورد بروز طبیعی از این بیماری رخ نداده است. آخرین طغیان طبیعی بیماری در ایالات متحده در سال ۱۹۴۹ اتفاق افتاد.
تاریخچه بیماری
منبع آبله
منشأ این بیماری ناشناخته است. به نظر میرسد که منشأ این بیماری حدوداً به امپراتوری مصر در حدود ۳ قرن قبل از میلاد مسیح بر اساس یک جوش پوستی شبیه آبله بر روی سه مومیایی است. اولین توصیف نوشتهشده از یک بیماری که بهطور واضح شباهت به آبله انسانی دارد، در چین در قرن چهارم میلادی پدیدار شد. توصیفهای اولیه در قرن هفتم در هند و نیز در آسیای صغیر در قرن ۱۰ ظاهر شدند.
انتشار آبله
گسترش جهانی این بیماری می تواند در پی رشد و گسترش تمدن ها، اکتشاف و گسترش مسیرهای تجاری طی قرن ها بوده باشد.
نکات برجسته تاریخی:
قرن هجدهم – افزایش تجارت با چین و کره منجر به این شد که عامل بیماری وارد جزایر ژاپن شد.
قرن هفتم – گسترش نفوذ حکومت اعراب باعث گسترش عامل بیماری به شمال آفریقا، اسپانیا و پرتغال شد.
قرن یازدهم – جنگ های صلیبی باعث گسترش بیشتر این بیماری در اروپا شد.
قرن پانزدهم – تجار پرتغالی عامل بیماری را به قسمتی ازبخش غربی آفریقا منتقل می کنند.
قرن شانزدهم – کشورهای استعمارگر اروپایی و برده هایی افریقایی عامل این بیماری را وارد جزایر کارائیب و آمریکای مرکزی و جنوبی کردند.
قرن هفدهم – کشورهای استعمارگر اروپایی باعث نفوذ عامل این بیماری درآمریکای شمالی شدند.
قرن هجدهم – اکتشاف قاره استرالیا توسط بریتانیا عامل بیماری به استرالیا وارد میکند.
تلاشهای اولیه برای کنترل عامل بیماری
آبله انسانی یکی از بیماریهای ویرانگر بود. بهطور متوسط ۳ نفر از هر ۱۰ نفر که به این بیماری مبتلا میشدند، درمیگذشتند. کسانی که جان سالم به دربرده بودند، معمولاً با زخمهایی در صورتشان باقی میماندند که گاهی اوقات شدید بود. یکی از اولین روشهای کنترل گسترش ویروسها، استفاده از روش مایهکوبی (variolation) بود. نام این فرایند پس از تلقیح ویروس واریولا که باعث ایجاد بیماری آبله انسانی میشد به آن داده شد و مایهکوبی فرایندی است که از طریق آن مادهای از محل جراحت (pustules) به افرادی که هیچکدام عامل این بیماری را ندارند، داده میشود. این کار با کشیدن مواد بر روی دست یا انجام آن از طریق بینی انجام میشد. با هر دو نوع روش، مردم معمولاً به علائم مرتبط با آبله مانند تب و بثورات دچار میشدند. بااینحال، افراد کمتری در اثر انقراض جان خود را از دست میدادند، مگر اینکه بهطور طبیعی به ویروس واریولا دچارشوند.
اساس برنامه واکسیناسیون علیه بیماری آبله از سال ۱۷۹۶ آغاز شد، یعنی زمانی که یک دکتر انگلیسی به نام ادوارد جنر مشاهده کرد که دختران شیردوشی که به بیماری آبله گاوی مبتلا شدهاند، هیچ علائمی را پس از مواجهه با ویروس نشان نمیدهند. نخستین آزمایش برای سنجش این نظریه شامل سارا نملز و جیمز فایپس، پسر ۹ ساله باغبان جنر، بود. دکتر جنر مواد ترشحشده از گاو نر را بر روی دست نلم و همچنین بر روی بازوی فایپس قرارداد. چند ماه بعد، جنر جیمز را چند بار در مواجهه با ویروس واریولا قرارداد، اما جیمز هرگز به بیماری آبله انسانی مبتلا نشد. آزمایشهای بیشتری انجام شد و در سال ۱۸۰۱ جنر رساله خود را درزمینهٔ ” نابودی آبله” منتشر کرد که در آن اکتشافات خود را خلاصه کرد و ابراز امیدواری کرد که “نابودی عامل بیماری، که مسئول بیشترین آسیب رساندن به ابنا بشر است، باید نتیجه نهایی این عمل باشد “. واکسیناسیون بهطور گسترده از طرف جامعه پذیرفته شد و بهتدریج جایگزین عمل مایهکوبی شد. در برخی مواقع در دهه ۱۸۰۰ (زمان دقیق هنوز معلوم نیست)، ویروس مورداستفاده برای ایجاد واکسن از ویروس آبله گاوی تا ویروس واریولا متفاوت بود.
برنامه ریشه کنی جهانی بیماری
در سال ۱۹۵۹، تلاشهای سازمان جهانی بهداشت (WHO) درزمینهٔ طرحریزی برای از بین بردن جهانی عامل این بیماری مهلک آغاز شد. متأسفانه این کمپین ریشهکنی جهانی از کمبود بودجه، کارکنان و تعهد از سوی کشورها و نیز کمبود کمکهای واکسن رنج میبرد. علیرغم همه تلاشهای خود، در سال ۱۹۶۶ این بیماری هنوز در سال ۱۹۶۶ گسترش مییافت و موجب شیوع بیماریهای منظم در کشورهای مختلف در سراسر آمریکای جنوبی، آفریقا و آسیا شد. برنامه ریشهکنی شدید در سال ۱۹۶۷ با وعده تلاشهای جدید آغاز شد. در این زمان، آزمایشگاههای بسیاری در کشورهایی که این بیماری بهطور منظم رخ میداد (کشورهای اندمیک) قادر به تولید واکسنهای باکیفیت بالاتر بودند. تعدادی از عوامل دیگر نیز در این موفقیت دخیل بودند، ازجمله توسعه سوزن دوتایی، ایجاد یک سیستم نظارت برای شناسایی و بررسی موارد محتمل یا مبتلای به بیماری و همچنین کمپینهای واکسیناسیون تودهای، چندین نقش مهم را در این زمینه ایفا کردند. تا زمانی که برنامه ریشهکنی شدید در سال ۱۹۶۷ آغاز شد، این بیماری در آمریکای شمالی (۱۹۵۲) و اروپا (۱۹۵۳) از بین رفته بود، درحالیکه در حال حذف شدن در آمریکای جنوبی، آسیا و آفریقا بود (آبله انسانی در استرالیا هرگز گسترده نشد). این برنامه پیشرفت دائمی در جهت رهایی از جهان این بیماری را به وجود آورد و تا سال ۱۹۷۱، این بیماری از آمریکای جنوبی ریشهکن شد، به دنبال آسیا (۱۹۷۵) و درنهایت آفریقا (۱۹۷۷) این موفقیت را تجربه کردند.
جهانی عاری از آبله
تقریباً دو قرن پسازآن جنر امید ابراز امیدواری کرد که واکسیناسیون میتواند عامل این بیماری هولناک را از بین ببرد، در ۸ مه ۱۹۸۰، سی و سومین مجمع بهداشت جهانی بهطور رسمی جهان را عاری از این بیماری اعلام کرد. ریشهکن کردن بیماری آبله انسانی بزرگترین موفقیت بینالمللی بهداشت عمومی بوده است.
ذخایر ویروس واریولا
در پی ریشهکنی این بیماری، دانشمندان و مقامات بهداشت عمومی اعلام کردند هنوز هم نیاز به انجام تحقیق با استفاده از ویروس مولد این بیماری وجود دارد. آنها توافق کردند که تعداد آزمایشگاههایی که ذخایر ویروس را نگهداری میکنند را به تنها چهار مکان، کاهش دهند. در سال ۱۹۸۱، چهار کشور که در حال همکاری با سازمان جهانی بهداشت (WHO) بودند یا فعالانه با ویروس کارهای آزمایشگاهی میکردند، ایالاتمتحده، انگلستان، روسیه و آفریقای جنوبی بودند. تا سال ۱۹۸۴، انگلستان و آفریقای جنوبی ذخایر خود را تخریب کرده یا آنها را به سایر آزمایشگاههای مورد تأیید منتقل کردند. در حال حاضر تنها دو محل وجود دارد که ویروس در آن بهطور رسمی تحت نظارت سازمان جهانی بهداشت نگهداری میشود: مراکز کنترل و پیشگیری از بیماریها در آتلانتا، ایالت جورجیا و مرکز تحقیقات بیماریهای ویروسی و بیوتکنولوژی (موسسه VECTOR) در کلستوو در کشور روسیه.
راههای انتقال بیماری آبله
این بیماری چگونه گسترش می یابد؟
قبل از ریشه کنی، این بیماری عمدتا به صورت مستقیم و از طریق تماس چهره به چهره بین افراد پخش می شد. بیماران مبتلا به آبله انسانی پس از اولین زخم در دهان و گلو ظاهر می شوند (مرحله اولیه بثورات) قابلیت انتقال بیماری را به دیگر افراد دارند. آنها ویروس را پس از سرفه یا عطسه کردن و بیرون افتادن قطرات از بینی یا دهان خود به دیگران انتقال می دهند. آنها تا زمانی که آخرین لکه های پوستی ناشی از بیماری خود را از دست دهند، دارای قابلیت انتقال بیماری هستند. این زخمها و مایع موجود در زخمهای بیمار نیز حاوی ویروس واریولا هستند. این ویروس میتواند از طریق این مواد یا از طریق اشیا آلودهشده توسط آنها، مانند ملحفه یا لباس، نیز پخش شود. افرادی که از بیماران مبتلابه این بیماری مراقبت میکنند و ملحفه یا لباس آنها را میپوشانند، باید دستکشهای خود را بپوشند و دراینباره مراقبت کنند تا به عامل بیماری آلوده نشوند. بهندرت، این بیماری در محیطهای محصورشده مانند ساختمان (مسیر هوایی) از طریق هوا پخش میشود. عفونت تنها توسط انسان میتواند گسترش یابد. دانشمندان شواهدی ندارند که حشرات و حیوانات میتوانند از ویروسهای مولد این بیماری استفاده کنند.
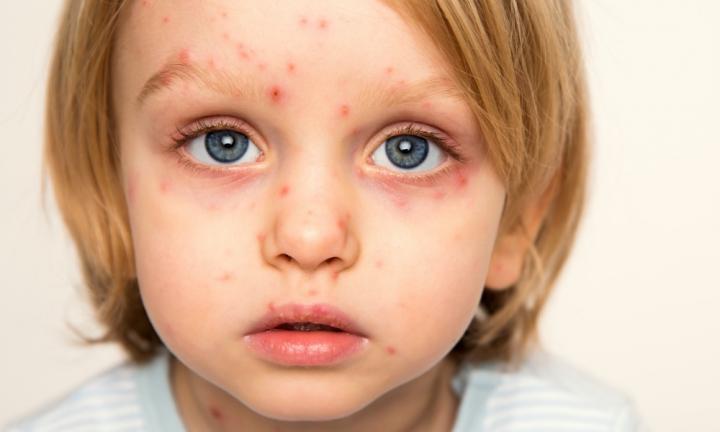
علائم و نشانههای ابتلای به این بیماری
مرحله نهفتگی
این مرحله میتواند از ۷ تا ۱۹ روز به طول انجامد (هرچند بهطور میانگین ۱۰ تا ۱۴ روز طول میکشد). دوره انکوباسیون یا نهفتگی مدتزمانی است که ویروس در بدن فرد قبل از اینکه علائم پدیدار شود یا شخص احساس کند که بیمار است، قرار دارد. در طول این دوره، فرد معمولاً علائمی را بیماری را ندارد و ممکن است احساس خوبی داشته باشد. در مورد بیماری آبله، در دوره نهفتگی قابلیت انتقال بیماری وجود ندارد.
علائم اولیه
این مرحله ۲ تا ۴ روز طول میکشد. گاهگاهی در این مرحله قابیلت انتقال بیماری وجود دارد. در این مرحله ممکن است بیماری مسری باشد، اما در ۲ مرحله (ابتدای بثورات و بثورات پوسیدگی و چروکها) بیشترین قابلیت واگیری را دارد.
اولین علائم عبارتاند از:
• تب شدید
• درد در ناحیه سر و بدن
• گاهی اوقات استفراغ
• در زمان بروز علائم اولیه ، مردم معمولاً برای انجام فعالیتهای عادی خود مریض و ناتوان هستند.
• راش (جوش) اولیه
این مرحله حدود ۴ روز طول میکشد. در این زمان قابلیت انتقال وجود دارد، فرد بیشتر ممکن است بیماری را به دیگران منتقل کند. بثورات بهصورت لکههای قرمز کوچک روی زبان و دهان شروع میشود. این لکهها به زخمهایی تبدیل میشوند که باعث میشود مقدار زیادی از ویروس به دهان و گلو گسترش یابد. فرد در این مرحله همچنان تب دارد. هنگامیکه زخمها دردهان شروع به باز شدن میکنند، بثورات بر روی پوست ظاهر میشود، شروع بهصورت و گسترش به دستوپا میکنند. معمولاً در عرض ۲۴ ساعت به تمام قسمتهای بدن گسترش مییابد. همانطور که این بثورات ظاهر میشود، تب شروع به کاهش میکند و فرد ممکن است شروع به احساس بهترشان کند. در روز چهارم زخمهای پوست با یک مایع ضخیم و مات و پر از آب در مرکز پر میشوند. هنگامیکه زخمهای پوست با مایع پر میشوند، تب بالا میتواند دوباره افزایش یابد و تا زمانی که زخمهایی بر روی بدن ایجاد شود، باقی میماند.
بثورات چرک دار دانه ای و زخم ها
این مرحله حدود ۱۰ روز طول میکشد. در این مرحله نیز امکان واگیری وجود دارند، زخمها تبدیل به جوش چرک دار میشوند (بهشدت بالا میروند، معمولاً گرد و حساس به لمس، مانند نخود در زیرپوست). پس از حدود ۵ روز، جوشهای چرک دار شروع به تشکیل یک پوسته و سپس زخم شدن میکند. در پایان هفته دوم پسازاینکه بثورات ظاهر میشود، اغلب زخمها شروع به وخامت میکنند.
افتادن زخمها
این مرحله حدود ۶ روز طول میکشد. در این مرحله نیز امکان واگیری وجود دارند و زخمها شروع به افتادن میکنند، علامتهای پوستی از بین میروند. سه هفته بعدازاینکه بثورات ظاهر میشود، اکثر زخمها از بین میروند.
عدم وجود زخم های پوستی
در این مرحله امکان سرایت از بیمار به افراد دیگر وجود ندارد. چهار هفته بعد از ظاهر شدن بثورات، تمام زخمها و بثورات پوستی باید از بین رفته باشد. هنگامیکه تمام این موارد از بین باشد، فرد دیگر قابلیت انتقال بیماری را ندارد.
پیشگیری و درمان
هیچ درمان اثباتشده برای این بیماری وجود ندارد، اما برخی از داروهای ضدویروسی ممکن است به درمان آن کمک کنند یا از بدتر شدن آن جلوگیری کنند. همچنین یک واکسن برای محافظت از مردم در مقابل آن وجود دارد. اگر یک طغیان مربوط به این بیماری وجود داشته باشد، مقامات بهداشتی از واکسن برای کنترل آن استفاده خواهند کرد.
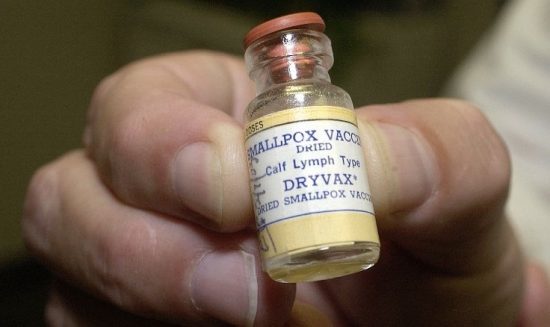
واکسن آبله
با استفاده از واکسن ممکن است از ابتلای به این بیماری جلوگیری شود. واکسن این بیماری از افراد در معرض مواجهه با عامل بیماری با کمک به بدن آنها برای افزایش ایمنی باعث مصونیت خواهد شد. این واکسن از یک ویروس به نام واکسینا تهیه میشود که یک پاکس ویروس مشابه با ویروس مولد این بیماری است اما کمتر مضر است. این واکسن حاوی ویروس واکسینای زنده است و نه یک واکسن حاوی ویروس کشته و یا ضعیف شده مانند بسیاری از واکسنهای دیگر. به همین علت، افرادی که واکسینه میشوند، هنگام مراقبت از محل بازو در محل واکسیناسیون باید اقدامات احتیاطی انجام دهند تا بتوانند از انتشار این ویروس به بقیه جلوگیری کنند. این واکسن حاوی ویروس مولد بیماری آبله نیست و نمیتواند به شما آسیب برساند. برای اکثر افراد دارای سیستم ایمنی سالم، واکسن زنده ویروسی مؤثر و ایمن است. گاهی اوقات فردی که واکسن زنده ویروس را تجربه میکند، علائم خفیف مانند بثورات، تب و دردهای سر و بدن را تجربه میکند. در گروههای خاصی از افراد، عوارض از ویروس واکسیناسیون میتواند شدید باشد. دیگر واکسنهای زنده ویروسی که در حال حاضر مورداستفاده قرار میگیرند عبارتاند از سرخک، اوریون، سرخجه و آبلهمرغان. واکسیناسیون میتواند حدود ۳ تا ۵ سال از شما در برابر ابتلای به این بیماری محافظت کند. بعد از آن، توانایی سطح ایمنی بدن برای محافظت از شما کاهش مییابد. اگر به ایمنی درازمدت نیاز دارید، ممکن است نیاز به واکسیناسیون تقویتکننده داشته باشید. ازلحاظ تاریخی، در ۹۵٪ از واکسنها واکسن در جلوگیری از عفونتزایی مؤثر بوده است. علاوه بر این، قابلیت واکسن برای جلوگیری یا کاهش قابلملاحظه عفونت در طی چند روز پسازاینکه یک فرد در معرض ویروس مولد بیماری قرار گرفت، اثباتشده است. واکسیناسیون روتین آبله در میان مردم آمریکا در سال ۱۹۷۲ پس از اینکه بیماری در ایالات متحده ریشه کن شد، متوقف شد.
اگر واکسن دریافت کردید:
• قبل از تماس با ویروس باشد، این واکسن میتواند شمارا از ابتلای به این بیماری محافظت کند.
• در عرض ۴ تا ۷ روز پس از مواجهه با ویروس، این واکسن احتمالاً باعث جلوگیری از ابتلای شما به بیماری میشود. اگر هنوز به این بیماری مبتلا شدید، ممکن است بیمار نسبت به یک فردی که واکسن مربوطه را دریافت نکرده است، خیلی شدت کمتری داشته باشد.
• در عرض ۴ تا ۷ روز پس از مواجهه با ویروس، این واکسن احتمالاً شمارا از این بیماری محافظت میکند. اگر هنوز به این بیماری مبتلا شدید، ممکن است بیمار نسبت به یک فردی که واکسن مربوطه را دریافت نکرده است، خیلی شدت کمتری داشته باشد.
• هنگامیکه بثورات در شما رو به گسترش پیدا کردن در بدن رفت، واکسن از شما محافظت نخواهد کرد.
در حال حاضر واکسن این بیماری در دسترس عموم نیست، زیرا این بیماری هولناک ریشهکن شده است و ویروس دیگر در طبیعت وجود ندارد. بااینحال، اگر طغیان این بیماری رخ دهد، واکسن بهاندازه کافی برای واکسینه کردن هر فرد در سراسر دنیا وجود دارد.
داروهای ضدویروسی
در آزمودنهای آزمایشگاهی، در مورد داروی Tecovirimat اثباتشده است که در برابر ویروس ایجادکننده مواجهه مؤثر است. در بررسیهای آزمایشگاهی این دارو در درمان حیواناتی که بیماریهایی مشابه با آبله داشتهاند مؤثر بوده است. Tecovirimat در افرادی که مبتلابه ویروس مریضی هستند آزمایش نشده نمیشود، اما به افراد سالم دادهشده است. نتایج آزمایش نشان داد که مصرف آن بدون خطر است و تنها عوارض جانبی جزئی را ایجاد میکند.
در تستهای آزمایشگاهی، در مورد داروهای سیدفوویر و برینسیدوفوویر اثباتشده است که در برابر ویروس ایجادکننده مواجهه مؤثر است. در بررسیهای آزمایشگاهی این دارو در درمان حیواناتی که بیماریهایی مشابه با آبله داشتهاند مؤثر بوده است. سیدفوویر و برینسیدوفوویر در افرادی که مبتلابه این بیماری هستند، مورد آزمایش قرار نمیگیرد، اما در افراد سالم و افراد مبتلابه دیگر بیماریهای ویروسی مورد آزمایش قرارگرفته است. نتایج آزمایش نشان میدهد که برنسیدوفوویر ممکن است عوارض جانبی کمتر از سیدوفوویر داشته باشد که میتواند برای کلیهها سمی و مضر باشد.
ازآنجاکه این داروها در افرادی که مبتلابه این بیماری نیستند مورد آزمایش قرار نگرفته است، مشخص نیست که آیا فرد مبتلابه ویروس مولد این بیماری از درمان با آنها سود میبرد یا نه. بااینوجود، ممکن است احتمال استفاده از آنها در صورت وقوع این بیماری وجود داشته باشد. Tecovirimat و سیدفوویر در حال حاضر ذخیرهشده است که دارویی است که برای محافظت از مردم آمریکا درصورتیکه یک اورژانس بهداشت عمومی اتفاق افتد، استفاده میشود.
بیماری آبله انسانی و بیوتروریسم
به لطف تلاش درزمینهٔ برنامه واکسیناسیون در سراسر جهان در قرن بیستم، این بیماری در سراسر دنیا از بین رفته است. هیچکس از سال ۱۹۷۷ بهطور طبیعی به این بیماری مبتلا نشده است. بااینحال ممکن است که ویروس مولد بیماری در یک حمله بیولوژیکی (انتشار عمدی ویروسها، باکتریها یا سایر میکروبهایی که میتوانند باعث بیماری یا کشته شدن مردم دام، یا محصولات شوند) بهکارگیری شود. مقامات بهداشت عمومی برای حمله احتمالی آماده هستند، اما بعید به نظر میرسد که از این بیماری بهعنوان یک سلاح بیولوژیک استفاده شود.
منبع CDC
این مقاله بهطور اختصاصی توسط داروباکس ترجمه و تألیف شده است. در صورت رضایت از این مطلب خرسند خواهیم شد که انتقادت و پیشنهادهای خود را برای هرچه بهتر شدن کیفیت مطالب ارائهشده با ما در میان بگذارید.