بیماری هاری یک بیماری ویروسی قابلپیشگیری در بین پستانداران است که اغلب از طریق گزش حیوان هار منتقل میشود. اکثریتقریببهاتفاق مراجعه به مراکز کنترل و پیشگیری از بیماری (CDC) هرساله به خاطر گزش حیوانات وحشی مانند راکون ها، راسوها، خفاشها و روباهها گزارش میشوند. ویروس هاری یک سیستم عصبی مرکزی را آلوده میکند و درنهایت باعث بیماری در مغز و مرگ میشود. علائم اولیه ابتلا به هاری در افراد مشابه بیماریهای بسیاری ازجمله تب، سردرد و ضعف یا ناراحتی عمومی است. با پیشرفت بیماری، علائم خاصی ظاهر میشود که ممکن است شامل مواردی نظیر بیخوابی، اضطراب، سردرگمی، فلج جزئی یا عمومی، تحریکپذیری، توهم، افزایش میزان افزایش (بزاق)، دچار مشکل شدن در عمل بلع و هیدرو فوبیا (ترس از آب) شود. مرگ معمولاً در عرض چند روز پس از شروع این علائم رخ میدهد. در این مقاله به بررسی کامل این بیماری مهلک خطرناک میپردازیم.
راه انتقال بیماری هاری
همه گونه پستانداران حساس به عفونت ویروس هاری هستند، اما تنها چندگونه بهعنوان مخزن برای بیماری مهم هستند. در ایالاتمتحده، گونههای مجزایی از مخزن ویروس هاری شناساییشدهاند در راکون ها، راسوها، روباهها و گرگ صحرایی. چندگونه از خفاشها هم مخزنی برای گونههای ویروس هاری است. انتقال ویروس هاری معمولاً زمانی شروع میشود که بزاق آلوده یک میزبان به یک حیوان بدون عفونت منتقل شود. شایعترین حالت انتقال ویروس هاری است که از طریق نیش و ویروس حاوی بزاق میزبان آلوده است. اگرچه انتقال از طریق راههای دیگر مانند آلودگی غشاهای مخاطی (چشمها، بینی، دهان)، انتقال آئروسل و پیوندهای قرنیه و ارگان، بهندرت ثبتشده است. در ایران حیوان گزیدگی و متعاقب آن انتقال بیماری هاری بیشتر از طریق گزش توسط سگ انجام میگیرد.
علائم و نشانههای بیماری هاری چیست؟
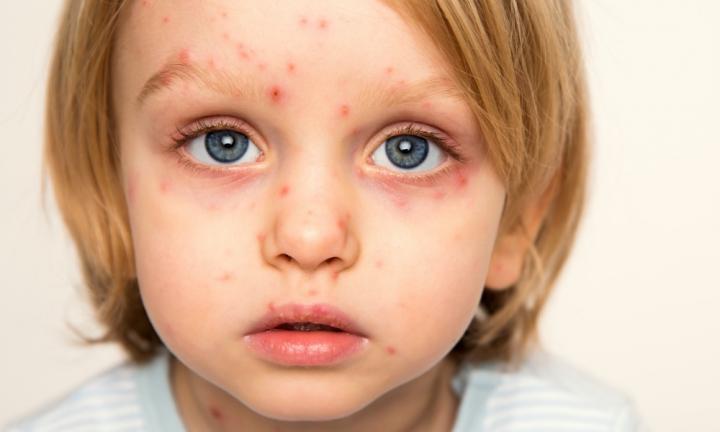
اولین علائم هاری ممکن است بسیار شبیه به آنفولانزا باشد ازجمله ضعف عمومی یا ناراحتی، تب و یا سردرد. این علائم ممکن است چند روز طول بکشد. ممکن است احساس ناراحتی یا احساس خارش یا خارش در محل نیش زدن وجود داشته باشد که در طی روزبه علائم اختلال عملکرد مغزی، اضطراب، سردرگمی، تحریکپذیری و گیجی در فرد مبتلا میانجامد. با پیشرفت بیماری، فرد ممکن است دچار کمخونی، رفتار غیرطبیعی، توهم و بیخوابی شود. دوره حاد بیماری معمولاً بعد از ۲ تا ۱۰ روزبه پایان میرسد. هنگامیکه علائم بالینی بیماری هاری ظاهر میشود، بیماری تقریباً همیشه مرگبار است و درمان بهطورمعمول حمایتی است. پیشگیری از بیماری شامل تزریق هر یک از آنتیبادیهای غیرفعال، از طریق تزریق انسولین گلوبولین انسانی و تزریق واکسن هاری (بهصورت دوره ۳ و یا ۵ دوزی) است. هنگامیکه فرد شروع به نشانههای بیماری میکند، بقاء نادر است. تا به امروز کمتر از ۱۰ مورد ثابتشده از بقای انسان ازهاریهای بالینی گزارششده است و تنها دو مورد از آنها سابقه پیشگیری از پیش و پس از مواجهه را نداشتهاند.
تشخیص بیماری هاری
در حیوانات، هاری با استفاده از آنتیبادی فلورسنت مستقیم (DFA) تشخیص داده میشود که به دنبال وجود آنتیژنهای ویروس هاری در بافت مغزی میباشد. در انسان، چند آزمون لازم است. تشخیص سریع و دقیق تشخیص هاری از انسانها و دیگر حیوانات برای پیشگیری از بروز عوارض پسازآن بهموقع ضروری است. ظرف چند ساعت یک آزمایشگاه تشخیصی میتواند تعیین کند که آیا یک حیوان هار است یا خیر و کارکنان پزشکی مسئول را مطلع سازد. نتایج آزمایشگاهی ممکن است بیمار را از آسیب فیزیکی و روانی غیرضروری و هزینههای مالی، اگر حیوانها نباشد، نجات دهد. علاوه بر این، شناسایی آزمایشگاه موارد مثبت هاری ممکن است در تعریف الگوهای اپیدمیولوژیک فعلی بیماری کمک کند و اطلاعات مناسب برای توسعه برنامههای کنترل هاری را فراهم کند. طبیعت بیماریهای هاری، ایجاب میکند که آزمایشهای آزمایشگاهی استاندارد، سریع، حساس، خاص، اقتصادی و قابلاطمینان است.
در مورد این بیماری آیا خطری درباره حیوانات خانگی (سگ و گربه) وجود دارد؟
هر حیوانی که توسط یک پستاندار وحشی، گوشتخوار یا یک خفاش که برای آزمایش در دسترس نیست، گاز گرفته یا خراشیده شده باید ازنظر ابتلای به هاری موردتوجه قرار گیرد. سگها، گربهها و موشهایی که در معرض حیوانات هار قرار دارند باید فوراً از بین بروند. اگر مالک تمایلی به انجام این کار نداشته باشد، حیوان باید به مدت ۶ ماه انزوای شدید و یک ماه قبل از آزاد شدن واکسینه شود. حیوانات با واکسیناسیون منقضی شده باید بر مورد به موردبررسی قرار گیرند. سگها و گربههایی که در حال حاضر واکسینه میشوند، به مدت ۴۵ روز تحت نظارت قرار میگیرند. پستانداران کوچک مانند سنجابها، موشها، موشها، همسترها، خوکچههای دریایی، جربیل ها، سنجابها، خرگوشها و مزرعهها تقریباً هرگز در معرض هاری قرار نمیگیرند و علت ایجاد هاری در میان انسانها در ایالاتمتحده نیستند (هرچند امکان اینکه بهطور اتفاقی مخزن این بیماری شوند وجود دارند ولی موردی از ابتلا گزارش نشده است) . درگزش های این حیوانات معمولاً خطر ابتلا به هاری را در نظر نمیگیرند، مگر اینکه حیوان بیمار یا رفتار غیرعادی داشته باشد و هاری در منطقه شما گسترده باشد . بااینحال، از سال ۱۹۸۵ تا سال ۱۹۹۴، ۸۶ درصد از ۳۶۸ مورد بیماری هاری را در بین جوندگان گزارش دادهاند که این امر توسط CDC گزارششده است. موشخرماها یا موشخرماهای کوهی (Marmota Monax) تنها جوندگانی هستند که ممکن است به دلیل سوءظن هاری، اغلب به بخش بهداشت و درمان کشور ارسال شوند. در هر مورد مربوط به جوندگان، قبل از تصمیمگیری برای پیشگیری از ابتلای به این بیماری (PEP)، باید با مراکز بهداشتی و درمانی محلی یا محلی مشورت شود.
چه زمانی باید به مراجع بهداشتی مربوطه مراجعه کنم؟
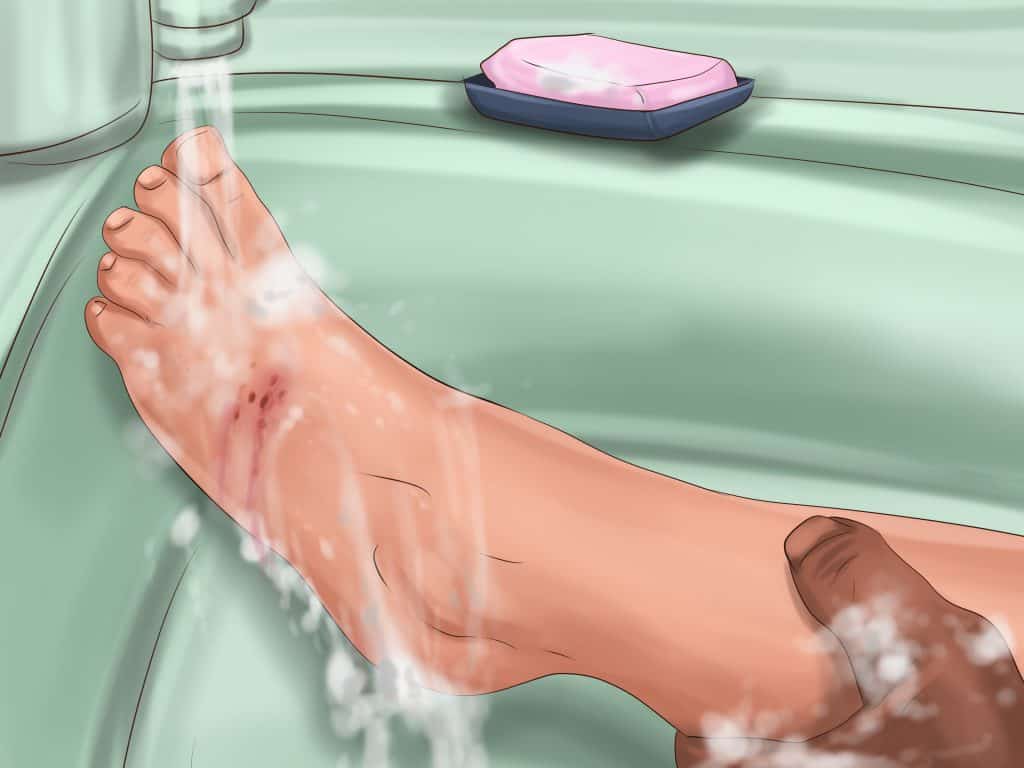
ویروس هاری از طریق بزاق یا سیستم مغزی / سیستم عصبی انتقال مییابد. با تماس با این موارد خاص و بافتهای خاص، ممکن است به بیماری هاری مبتلا شوید. مهم این است که به یاد داشته باشید که هاری یکفوریت پزشکی است اما اضطراری ندارد. تصمیمگیری نباید به تعویق بیفتد. بلافاصله بعد از گزش محل زخم را بشویید. یکی از مؤثرترین راههای کاهش احتمال عفونت، این است که زخم را کاملاً با صابون و آب بشویید. قبل از اینکه برای دریافت مراجعه کنید، ویزیت توسط پزشک را برای توجه به هرگونه آسیب ناشی از حملات حیوانی، موردتوجه قرار دهید. پزشک شما، احتمالاً با مشورت با دولت یا بخش بهداشت محلی شما تصمیم خواهد گرفت که آیا شما نیاز به واکسیناسیون ضد هاری دارید یا نه. تصمیمگیری برای شروع واکسیناسیون که بهعنوان پیشگیری ازهاری (PEP) نامیده میشود، بر اساس نوع قرار گرفتن شما و حیواناتی که در معرض آن قرارگرفتهاید و نیز اطلاعات آزمایشگاهی و نظارت برای منطقه جغرافیایی که در معرض قرار گرفتن قرار میگیرند، بر اساس نوع آن قرار میگیرد. در ایالاتمتحده، پیشگیری از عوارض جانبی شامل یک رژیم یک دوز از گلوبولین ایمنی در روز صفر و چهار دوز واکسن هاری است که طی یک دوره ۲۸ روزه (و یا سه دوز در روزهای ۰، ۳ و ۷ که توضیح آن در ادامه خواهد آمد) انجام میشود. داروهای ضدالتهابی ایمونوگلوبولین و دوز اول واکسن هاری باید توسط ارائهدهنده خدمات بهداشتی شما بهمحض مواجهشدن با قرار گرفتن در معرض قرار داده شود (در مراکز بهداشتی و یا بیمارستانها) دوزهای اضافی یا واکسن هاری باید در روزهای ۳، ۷ ،۱۴ و ۲۸ بعد از اولین واکسیناسیون داده شوند. اگر حیوانات گزنده سگ و یا گربه بود به مدت ۱۰ روز حیوان را تحت نظر قرار میدهند اگر حیوان هار بود که دوز چهارم و پنجم واکسن هاری طبق برنامه تزریق میشود ولی اگر این دو حیوان گزنده هار نبودند سه نوبت ابتدایی کافی است ولی در مورد سایر حیوانات گزنده تزریق ۵ نوبت واکسن برای پیشگیری از بیماری هاری ضروری است. واکسنهای فعلی نسبتاً بدون درد هستند و در بازوی شما مانند یک واکسن آنفلوانزا یا واکسن کزاز تزریق میشوند. جدا از این اگر زخمها در صورت و نزدیک به مراکز عصبی و یا عمیق بودند بهجز واکسن هاری نیاز است که در محل گزیدگی سرم ضد هاری نیز تزریق شود. بهجز واکسن هاری به علت بریدگی و گزش نیاز به تزریق واکسن کزاز نیز وجود دارد و مراقب بهداشتی یا پرستار در بیمارستان باید شمارا از این نظر موردتوجه قرار دهد. یکی از نکاتی که بسیار ضروری است بدانید این است که بعد از گزیده شدن یا خراش از پانسمان کردن و بستن محل زخم خودداری نمایید ون ویروس مولد بیماری هاری که از خانواده رابدو ویریده است، در صورت عدم دریافت اکسیژن فعال می شود (دقت داشته باشید که عامل هاری باکتری نیست که برای این عامل شرایط بی هوازی صدق کند).
منبع: CDC
این مقاله توسط گروه مترجمین سایت داروباکس بهطور اختصاصی ترجمه و تألیف شده است.